歯の神経を可能な限り保存する歯髄温存療法
Contents
1. はじめに
「むし歯が深いため、歯の神経を抜く必要がある」
歯科治療の現場では、長年こうした説明が当たり前のように行われてきました。
実際にまだまだそういった治療が行われていることも現実ですが、現代歯科医療では歯の神経を“なるべく残す”方向へと大きくシフトしつつあります。
歯の神経(歯髄)は、ただ痛みを感じるだけの存在ではありません。
歯の中で栄養や水分を供給し、免疫防御の役割も担っている「生きた組織」です。
この歯髄を残せるかどうかは、歯の寿命に大きく関わってきます。
本コラムでは、「歯髄温存療法」と呼ばれる最新の神経を残す治療法について解説し、実際の症例もご紹介します。
2. 歯髄温存療法とは?
歯髄温存療法とはむし歯や外傷で歯の内部が露出した場合でも、歯髄をすべて取らずに一部または全体を保存することを目的とした治療法です。
治療の種類には以下のようなものがあります:
- 間接覆髄法:むし歯の除去後に神経の直前で止め、覆髄材で保護する方法
- 直接覆髄法:神経が一部露出した場合に、MTAなどで直接保護する方法
- 生活歯髄切断法:露出部分を切除し、健全な歯髄を残す方法
これらの治療法に共通するのは、神経がまだ生きていて回復の見込みがあることが前提条件です。
症状によっては適用外となることもありますが、適切な診断と処置がなされれば神経を抜かずに歯の寿命を縮めずに健康な状態を保てる可能性があります。
3. 歯髄温存のメリットとデメリット
メリット
- 歯の寿命を延ばせる:神経を残すことで、歯の内外の構造が安定しやすくなります
- 歯の感覚が保たれる:咬んだときの感覚や異常への反応が残ります
- 根管治療を回避できる:時間・費用・歯の破折リスクを軽減できます
- 低侵襲(ミニマルインターベンション):歯をできるだけ削らず、生体の回復力を活かす治療が可能です
デメリット・リスク
- 初期の診断が難しい:歯髄がどこまでダメージを受けているかを正確に判断するのは難しいことがあります
- 失敗することもある:痛みや炎症が再発し、最終的に根管治療が必要になることも
- 術者の技術と環境に依存する:ラバーダムやマイクロスコープの使用が治療の成否に関わるケースが多いです
5. 実際の症例
実際に歯髄温存療法を行なった症例を写真と一緒にご紹介します。
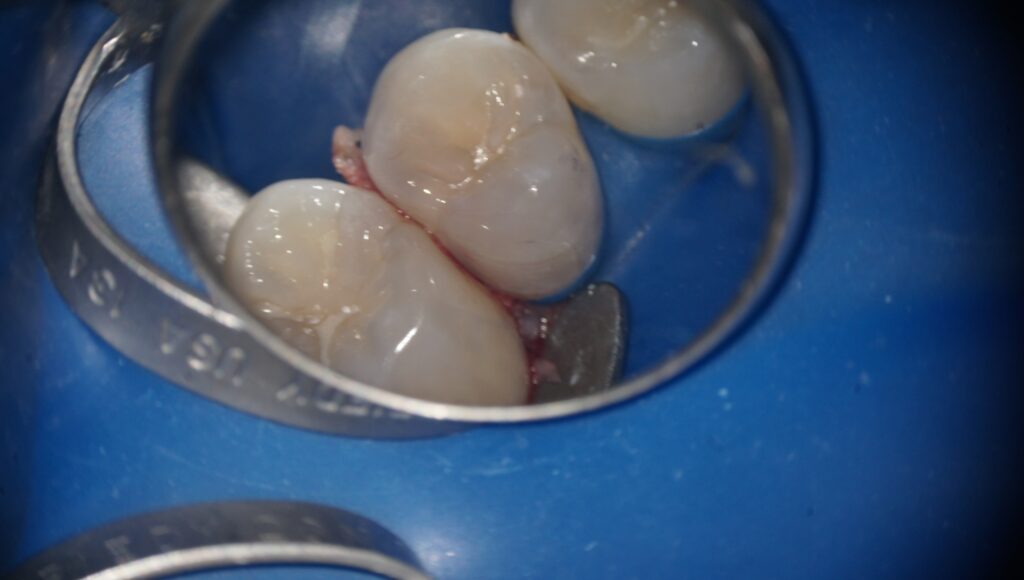
まずは清潔な環境を確保するためにラバーダムの装着を行います。
根管治療を行う際のラバーダムとは異なり、虫歯の治療を行う際には必要最小限の範囲で隣り合う複数の歯をラバー上に露出させる必要があります。
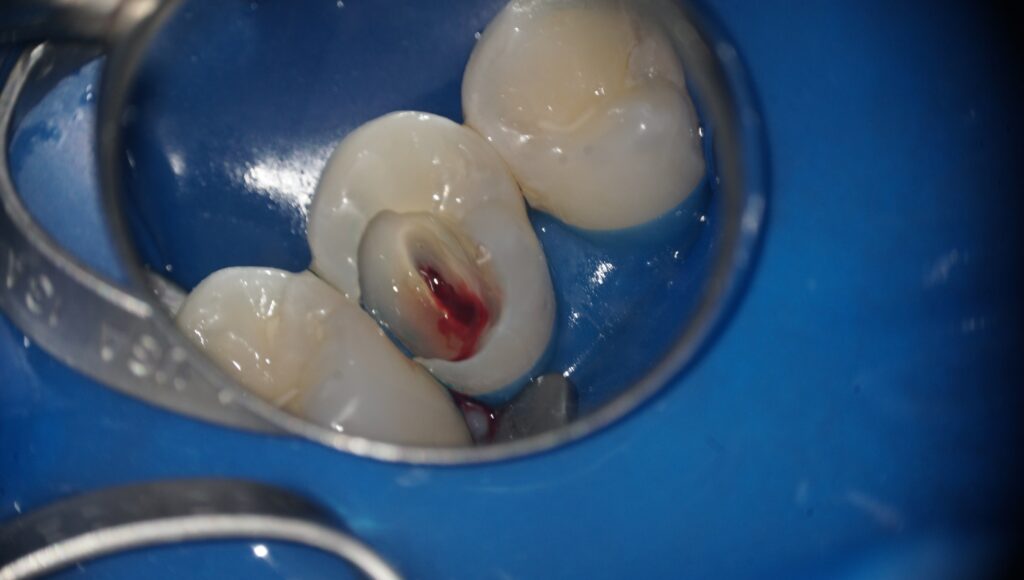
虫歯を完全に取り除き、神経が露出している状態です。
この症例では生活歯髄切断法という、歯冠部分の歯髄のみを取り除き、根っこの部分の神経を温存する方法を行なっています。
感染が疑われる神経を取り除いた後、しっかりと洗浄を行います。
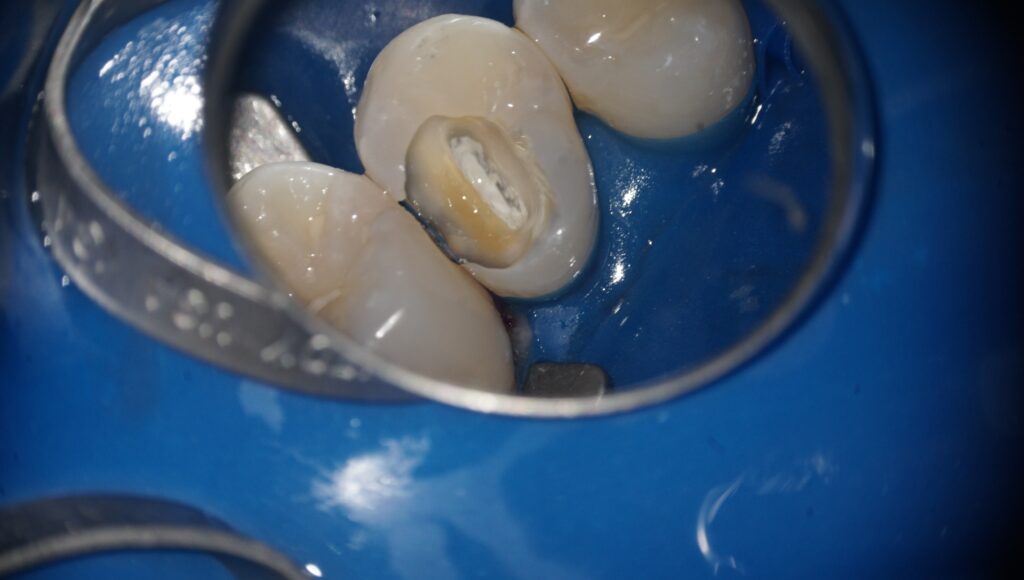
出血がなくなったことを確認し、神経の切断面にバイオセラミックセメントという生体に優しく、抗菌作用のある薬剤を詰めていきます。
バイオセラミックセメントには根管治療で用いられる流動性の高いタイプのものもありますが、固まるまでに時間がかかるため、この症例では固まる時間が短いパテタイプの少し硬めの薬剤を使用しています。
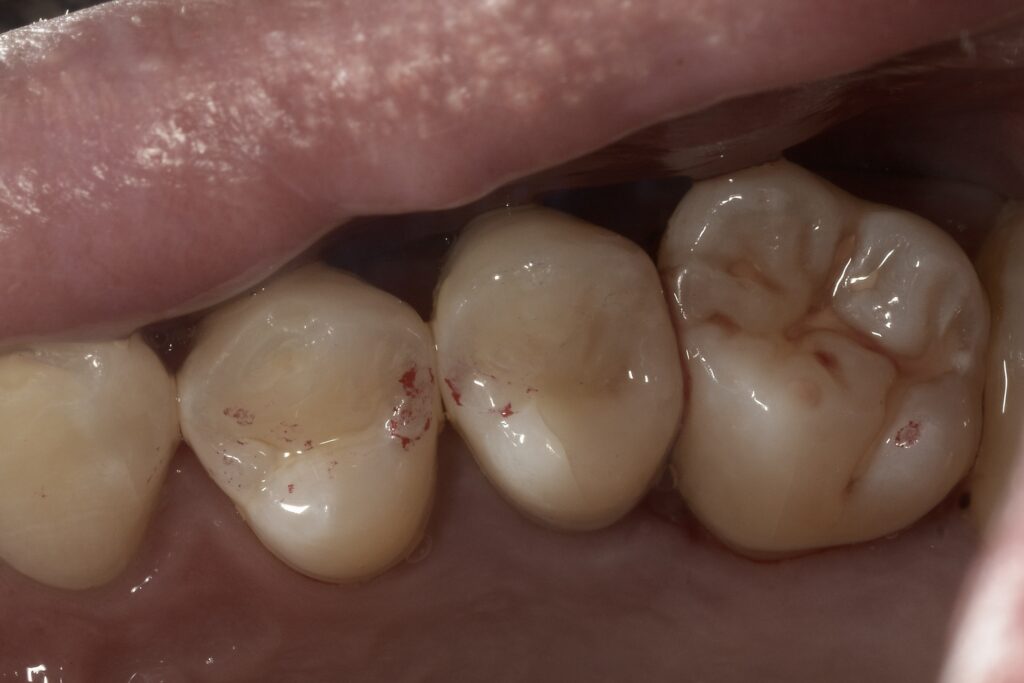
バイオセラミックセメントがしっかりと固まったら、虫歯を取り除いた穴を埋めていきます。
この症例では歯を極力温存するためにダイレクトボンディングというプラスチックで直接修復する方法を選択しました。
これにより治療回数も一度で済むため、通院の負担を減らすことができます。
6. 成功のためのポイント
歯髄温存療法は、ただ材料を詰めれば成功するわけではありません。
より成功率を高めるためには、以下のような要素が重要です。
- 正確な診査診断:冷温診、電気歯髄診、X線・CBCTによる評価などを組み合わせて歯髄の状態を見極める
- 無菌的環境:ラバーダム防湿や滅菌された清潔な器具や薬剤を使用することで細菌感染を最小限に抑える
- 高性能な材料の使用:MTAやバイオセラミックセメントの登場で、成功率が大きく向上
- 患者さんとの信頼関係:経過観察や再治療の可能性も含めた丁寧な説明が不可欠
7. 今後の展望とまとめ
歯髄温存療法は、かつての「神経は取るもの」という常識を覆す新しい選択肢です。
マイクロスコープやCTなどの高度診断技術と、生体親和性の高い材料の発展によって、これまで不可能だった症例にも適応できるようになってきました。
歯の神経を残すことで、歯そのものの「生きる力」を最大限に引き出すことができます。
歯科医療が“削って詰める”から“守って活かす”時代へと進む中で、歯髄温存療法はこれからますます注目される治療法となるでしょう。
